意識障害患者の”AIUEOTIPSミカタ” 〜NPでの学びを看護に繋げる Vol.3〜
入院患者の〇〇シリーズ。
意識障害の続きです。
いろんな教科書を見ても出てくる”AIUEOTIPS”
その内容は記載されていても、看護師は何を見たらいい?聞いたらいい?と言った深いところまで踏み込んで記載されたものは少ない、、、気がします。
今回は総合診療科NPが臨床で学んできた看護師が抜きに出る”AIUEOTIPSのミカタ”についてまとめたいと思います。
今回は"E"ですがたくさんあるので、本日は
Encephalopathy(Hypertensive. Hepatic)
高血圧性能症 肝性脳症 についてまとめてみます。
 高血圧性能症:Hypertensive
高血圧性能症:Hypertensive

高血圧性脳症は、読んで字のごとく、急激な血圧上昇により脳浮腫を招き、頭蓋内圧亢進の結果”意識障害”をきたします。

ですので意識障害発症前の症状としては頭痛、嘔気、嘔吐、徐脈。
そこからさらに侵攻するとけいれん、意識障害をきたします。

TimeCorseとしては上記のようになります。
神経症状が意識障害・視力障害から始まるのもポイントかもしれません。
とにかく治療は血圧コントロールです!
肝性脳症:Hepatic

続いては肝性脳症です。
「Aでアルコールに触れたじゃん!」と言われそうな気もしますし、似通った部分もあると思います。しかし酒は飲んでも飲まれるな。
アルコーつに引っ張られすぎてはいけません。
肝性脳症はアルコール性だけでなく、非アルコール性脂肪性肝疾患(NAFLD)による肝硬変や、他の誘発因子が存在します。
また肝性脳症=高アンモニア血症ととらわれがちですが、診断においては肝性脳症における高アンモニア血症の感度は37.5%、特異度66.7%とけっして高くはありません、
そんな肝性脳症を、看護の目で確認できる項目をまとめてみます。
肝性脳症のタイプ

前記したように、同じ肝性脳症でもアンモニア上昇に相関するものと、アンモニア上昇に相関するも能登があります。アンモニアが高いから肝性脳症とも言い切れず、アンモニアが低いから肝性脳症じゃないとも言い切れません。
鑑別疾患:酒は飲んでも飲まれるな

お酒がらみの意識障害を見て、肝性脳症か?と思うこともあるかもしれませんが、他の鑑別も確認していく必要があります。
アルコールの頁でも書きましたが、スライドにあげたもの以外でも
代謝性疾患:DKA,HHS
内分泌疾患:低Na血症、高K血症、甲状腺機能低下症
薬物・中毒:アルコール離脱、ウィルニッケ、OPIOID、ベンゾジアゼピンの使用
感染症:脳炎、敗血症関連脳症
脳血管系:脳梗塞、脳出血、脳血流量低下
その他:非けいれん性てんかん重積状態、脳占拠性病変、認知症、SAS、精神疾患
などが挙げられまます。
AIUEOTIPSに出てくる疾患が多いですよね。
肝性脳症の症状

肝性脳症の場合初期症状として上記のような”精神運動遅延”が現れます。

アルコール絡みの鑑別では肝性脳症以外に、離脱せん妄、ウィルニッケ脳症が挙げられますが、所見としては上記のような違いがあります。

また症状については教科書等でも記載されているので、説明は省きます。
羽ばたき振戦について

肝性脳症といえば羽ばたき振戦です。
数ある”振戦”と言う所見の中で、羽ばたき新鮮を見分けることはできますか?
そして羽ばたき新鮮は本当に新鮮なのでしょうか?

振戦とは、そもそも不随意で”リズミカル”なものを指します。
教科書的に出てくる新鮮として安静時新鮮、本態性振戦、企図振戦、そして羽ばたき振戦があったと思います。
それぞれ、症状が出てくるシチュエーションが違いますし、細かくいえば出方も違います。
下記に動画を貼り付けていますので、それぞれの特徴を頭に入れて見てみてください。
安静時振戦
本態性振戦
企図振戦
出方はそれぞれでしたが、リズミカルでしたよね?
さて、本題の羽ばたき振戦はどうでしょうか?
お世辞にもリズミカルとはいえない気がします。
もう一度言います。
振戦とは、そもそも不随意で”リズミカル”なものを指します。
他の振戦と同じカテゴリなんでしょうか?

羽ばたき振戦:Flapping tremorですが、別名:Asterixisと言います。
すなわち、姿勢保持ができない状態を指します。
有名なフィジカルで両手を前に出し、手首を背屈させて同一体位を保持してもらう所見があります。教科書上幅いているように見えるとのことですが、さっきの動画は羽ばたいていましたか?
実際は脱力と入力を不定期て頻回に繰り返していたと思います。
あくまでも姿勢保持困難な状態であるという認識がいいかもしれません。
細かい事は平島先生が教えてくださいますw
肝性脳症になるきっかけ

治療は医師に任せて、私たち看護師はそうなった原因を多職種と共有し、原因除去と再発予防に努めなければなりません。
窒素負荷、代謝異常、薬剤の3つの観点から原因を突き止め、入院中の多職種連携、必要時は地域との連携を蜜に行い、再発予防をしていきましょう!
思いのほか内容が濃くなったので、今日はここまで
本日の参考図書
意識障害患者の”AIUEOTIPSミカタ” 〜NPでの学びを看護に繋げる Vol.2〜
入院患者の〇〇シリーズ。
意識障害の続きです。
いろんな教科書を見ても出てくる”AIUEOTIPS”
その内容は記載されていても、看護師は何を見たらいい?聞いたらいい?と言った深いところまで踏み込んで記載されたものは少ない、、、気がします。
今回は総合診療科NPが臨床で学んできた看護師が抜きに出る”AIUEOTIPSのミカタ”についてまとめたいと思います。
今回はU:尿毒症です
そもそも尿毒症ってなんですか?透析すればいいんですか?
尿毒症とは

腎臓の働きが極度に低下して起こる全身の変化をいい、急性あるいは慢性の腎臓障害が進行した状態です。結果排泄されるべき毒素が蓄積し症状を発症します。
教科書的には色々な書状が記載されていますが、どのような内容を見ていけばいいのでしょうか?
尿毒症脳症

今回は”意識障害”をまとめているので、そこについて触れます。
尿毒症の意識障害は、元々元気だった人が、ヨーイドン!で意識レベルの低下をきたすわけではありません。
もちろん基礎に慢性腎障害がある方が多いですが。。。
TimeCorseとしては徐々に低下していきます。
多くの流れとして
性格変化がおこる→認知障害がおこる→見当識障害が起こる→意識障害
といった感じに徐々に重度していきます。
家族からの問診でこのTimeCorseが聞けるかどうかが一つのPoint です。
尿毒症性脳症の原因

尿毒症の原因として腎障害の進行が関与していますが、腎臓事態の問題、腎臓以前の問題、腎臓以後の問題と分かれます。
そして各タイプの原因として
腎後性:尿閉、膀胱がん、神経因性膀胱 等
腎前性:ショック、脱水、薬剤性 等
腎性:急性尿細管壊死、間質性腎炎、糸球体疾患
があります。
看護師は何が見れるの?
看護師がミル”腎後性腎不全”

腎後性腎不全、ようは腎臓から末梢側の問題によりにょが排泄されず、腎臓に負担がかかる状態。主に尿閉です。
尿閉を来す要因として、物理的には前立性肥大、薬剤性。神経因性は脊椎疾患、糖尿病、加齢性変化などが挙げられます。
 原因薬剤が意外と多い、、、
原因薬剤が意外と多い、、、
日頃目にする薬もあるのではないでしょうか。
神経因性膀胱は尿意を感じないので自覚症状がない人も多いです。
ですので、腎不全の身体診察だけでなく、上記疾患・薬剤服用中の患者さんにはスクリーニングで下記Physical Examinationを実施してみるのも良いかもしれません。
尿閉のPhysical

指針は下腹部緊満。下腹部が貼っており、触ると痛がる、もしくは尿意を催すことが多いです。ただポッチャリ体型以上の方は確認しにくいことも、、、
またガス腹、便秘腹、自腹との鑑別として聴診器を用いた方法があります。
恥骨上聴性打診:auscultatory percussion
聴診器を恥骨結合の上に乗せて,上から指でポンポンポンと叩いていきます。
膀胱の上縁までいくと音が急に大きくなります。恥骨結合から音が変わるまでの距離が8-9 cmを超えていれば,だいぶ溜まっているとなります。
”Auscultatory Percussion of the Bladder to Detect Urinary Retention”
https://www.nejm.org/doi/10.1056/NEJM198109173051217
看護師がミル”腎前性腎不全”

腎前性腎不全は腎臓に行く手前に原因があり、腎臓に届くものが届かず、腎障害を起こす状態です。
救急の場面では疾患に伴う脱水による腎障害を目にしますが、他にSHOCKや薬剤性、心不全等々があります。

薬剤性の原因薬剤としては、NSAIDs、高血圧に用いるACE-i、ARBなど入院患者さんの多くが飲まれている薬剤ではないでしょうか?
と言う感じで、尿毒症!と聞くと何を見て、何を聞けば良いんだろう?となりかねませんが、そん前段階”腎機能を悪化さえる要因+タイムコース”に着眼すると、私たち看護師が、聞いて、見て、感じることのできる内容が多く含まれています。
次のEは長くなりそうなので、今日はUだけで終了します!
本日の参考図書
意識障害患者の”AIUEOTIPSミカタ” 〜NPでの学びを看護に繋げる Vol.1〜
入院患者の〇〇シリーズ。
今回のネタは救急でも病棟でも使える意識障害。
いろんな教科書を見ても出てくる”AIUEOTIPS”
その内容は記載されていても、看護師は何を見たらいい?聞いたらいい?と言った深いところまで踏み込んで記載されたものは少ない、、、気がします。
★出会ってないだけかもしれません。
今回は総合診療科NPが臨床で学んできた看護師が抜きに出る”AIUEOTIPSミカタ”についてまとめたいと思います。

AIUEOTIPSとは
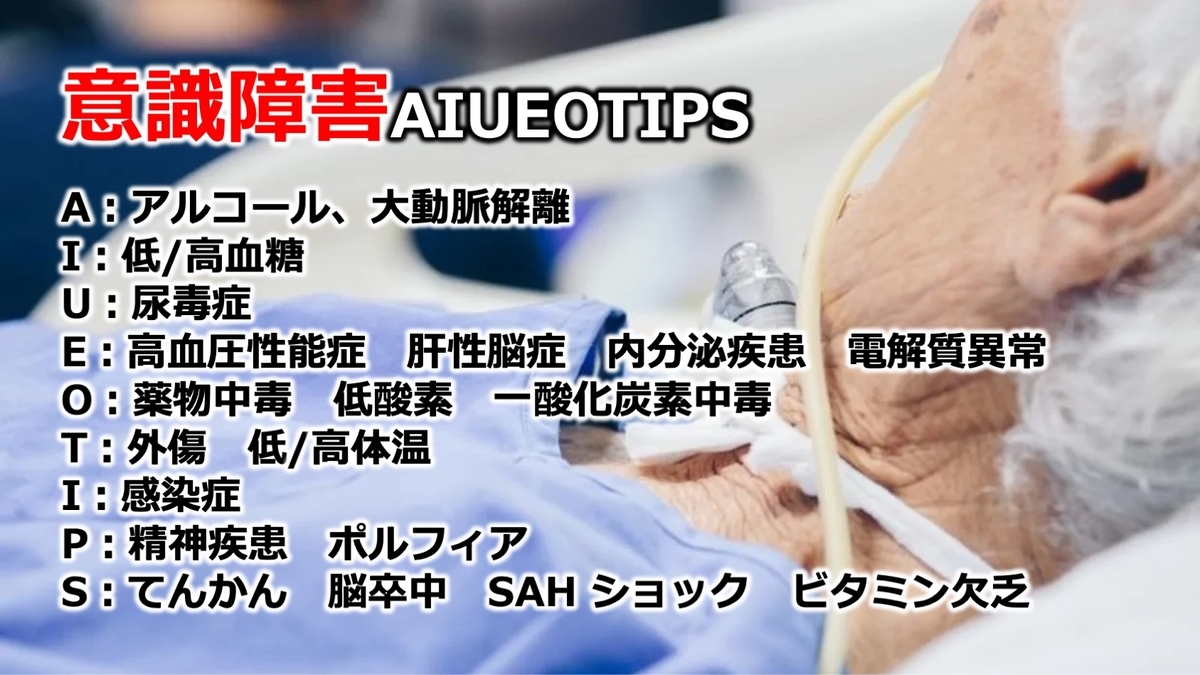
意識障害を鑑別診断を行う上での語呂です。
意識障害の原因について、頭文字をとってまとめたものです。
大き雨の人が見ているAIUEOTIPSにはA:大動脈解離、S:ビタミン欠乏が書かれていないものをご覧になっている方も少なくないと思いますが、ここでは要チェックでお願いします。
それでは一つずつ記載していきます。
A:アルコール Alcohol

飲酒による意識障害、離脱によるせん妄など様々な症状を呈するのがアルコールです。
救急隊からの!stコールで「飲み屋から酩酊を搬送します!」と言われたら真っ先に思い浮かべるかもしれませんが、自宅での意識障害、食欲不振、体動困難など1stコールの内容は様々です。
私たち看護師が確認できる身体初見として
- 頻呼吸はないか?
- 頻脈はないか?
- 呼気の匂いは?(アルコール臭?アセトン臭)
- クスマウル呼吸はないか?
が挙げられます。

アルコールによるバイタルの変化は、アルコールの作用で血管拡張が起こり。血圧が下がります。それを代償するために、頻脈が出現し、それに合わさり呼吸数も増加します。
アセトン臭については、国家試験にも出たと思うので復習しておいてください。
そしてクスマウル呼吸ですが、この呼吸を見たらケトアシドーシスを考えなければいけません。
また病歴で、飲酒後消化器症状が出現し24時間以上食べれなくなった、、、というエピソードが聞かれたら緊急度を1つUPします。
AKA:アルコール性ケトアシドーシス

”飢餓+アルコール=アルコール性アシドーシス”を頭に思い浮かべてください。
治療には大量保液、電解質コント調整が入ってきます。
A:大動脈解離 Aortic Dissection

そして大動脈解離です。
急性発症の背部痛→大動脈解離と認識されている人も多いと思いますが、意識障害でもあり得ます。
聴取できる項目としては”痛み”。「何をしている時に急に痛くなったか?」これがはっきりすれば”らしさ”はUPします。
しかし、今回のまとめは”意識障害”
本人が答えられればいいんですけど、、、
もちろんご家族や一緒におられる方、発見者が痛みを確認できていればそれを聴取しましょう。
痛みだけでなく身体診察も重要です。
血圧の左右差が有名ですが、血圧が下がっているか、、、と言ったら意外とそうでもありません。
この論文では、血圧は正常なことも少なくないと記載されています。
血圧の左右差は、測定体位にも影響されるので、確実に測定しながら、数値に振り回されるのではなく、しっかり触れて、脈圧に差はないか?脈拍欠損がないかなど確認していきましょう。
大動脈解離のリスクスコア

また病歴と身体診察の情報からスコア化することも重要です。
ADDスコアは基礎疾患、痛み、身体初見の情報を組み合わせてリスクを判断します。
痛みの確認はOPQRSTA

痛みについて聴取できそうなら、痛みについてもしっかり確認していきます。
しかし、痛い・苦しい、、、でなかなか答えづらい状況にあるかもしれません。
そんな時は、OnsetとTimeを確認。他の項目は状況を見て聴取します。
大動脈解離の場合”SuddenーOnset:急性発症”は重要です!

と痛みについて書いた後になんですが、無痛性も存在します。
というか、そもそも疼痛があるのは血管が裂けている”今”が痛いのです。
裂けている状況(進行)が落ち着けば疼痛も落ち着きます。
また意識障害や失神をきたしていると、痛みを訴えません。
「痛みがないから大動脈解離ではなさそう」ではなく、意識障害、失神、心筋梗塞、脳梗塞を見たら「解離かも」と頭の片隅に置いておいてください。置いておかないと思いつきませんから。
I:低/高血糖 Insulin:Hypo/Hyper-glycemia

血糖異常も意識障害をきたします。
意識障害を見たらまずは血糖チェック!というくらいです。
血糖異常が多いのではなく、簡易血糖測定器を用いてすぐに確認できるからです。
血糖測定を行いながら、スライドの症状をさらっと確認しましょう。
また”なんか脳梗塞っぽい”という症状が低血糖のサインのこともあります。
これは、優位半球のエネルギー:糖が足りず症状が出ていると言われています。
意識障害=血糖測定!
低血糖の鑑別:AtoF

低血糖を見たら”なぜ”を考えます。

原因はアルコールや敗血症、内分泌疾患など確認項目が多岐にわたります。
また胃切除ごのダンピング症候群でも低血糖をきたします。
原因が除去されないと、いくら糖を補充しても解決しませんから、原因検索は重要です。
低血糖をきたす薬剤

血糖を下げる薬剤といえば?
糖尿病薬
が一番簡単な答えですが、それ以外にも存在します。
特に高齢者がよく飲んでいそうな抗うつ薬、降圧薬、Bブロッカー、鎮痛剤、、漫然と出されている抗菌薬、、、
ポリファーマシーへの介入が必要な理由がここにもあります。
意識障害を見たら、お薬手帳、薬剤鑑別歴を今一度確認しましょう!
DONT:意識障害+低血糖時の対応

低血糖はまずは糖の補充が重要です。
しかし意識障害を期待している時は、約束事があります。
どれがDON`tです。
特にブドウ糖補充前の ビタミン投与は重要ですので、セットで覚えておきましょう!
補充後の確認

低血糖対し、ブドウ糖補充を行いました。
15分後の血糖は上がりました。
よかったです。
ではありません。
本当に意識障害の原因が本当に低血糖だったのか?を確認する必要があります。
血糖測定もそうですが、元々の症状が改善したか?今回で言うと意識障害が改善したのか?の確認がめちゃめちゃ重要です。
ちゃんとブドウ糖が投与され
血糖も改善したのに
意識障害は改善されていない
これは意識障害の原因が他にあると言うことです。
Treat the patient not the monitor!
 代表的なのがVital Signが崩れている低血糖は敗血症のことがあります。
代表的なのがVital Signが崩れている低血糖は敗血症のことがあります。
その際は、血糖補正を行いながら、感染症へのアプローチが必要になりますし、循環動体へのアプローチも必要になります。
敗血症については後日…
高血糖

高血糖も意識障害をきたします。
前記したアルコール関連のAKAにはじめ、DKA:糖尿病性ケトアシドーシス,HHS:高血糖高浸透圧症候群でも起こり得ます。
低血糖同様、血糖が上がる理由があります。

インスリンで血糖コントロールをして、血糖さげて、、、では終わらないです。
DKA ,HHS、AKAでは大量補益による補正、電解質コントロール、血糖コントロール、をはじめ対応することも多岐にわたりますが、そもそもの原因を突き止め、改善に向け介入する必要があります。
患者さんを俯瞰し、全体像を捉えるには、治療・検査だけでなく、情報収集から得るものも大きいです。
私たち看護師含め、チームで介入することで、早期発見と、患者さんに合わせた医療提供ができると思います。
長くなったので今日はここまで。
本日の参考図書
敗血症におけるCRTのミカタ 〜NPでの学びを看護に繋げる〜
今月初旬にSSGC2021が発表され、qSOFAの信頼度等話題になっていますが、
スコア以外に看護場面で使える観察項目があります。
今回は総合診療科NPが臨床で学びんだ”敗血症診療に用いる検査・バイタル以外の所見”についてまとめたいと思います。
敗血症とCRT

CRTとは?


敗血症とCRTに関連する論文




といろいろな論文が出ており、プレホスピタルだけでなく、臨床の場におても十分活用できる指標だということになります。
注意事項として、年齢、体温、気温の影響を受けやすいという点でしょうか。
敗血症で使える他の所見
食事摂取量と悪寒戦慄

どの症候でも食事は大事です。
先行文献では、血液培養採取前の患者で、食事を8割以上摂取できているかたは敗血症でないことが多いそうです。
そして敗血症といえば悪寒戦慄。大事な指標です。
ちなみに悪寒戦慄にも程度が存在します。
★悪寒の程度と敗血症の可能性
- 悪寒戦慄shaking chills (布団を重ねてかぶってもブルブル震えている)
→「敗血症」の可能性は非常に高い - 中等度悪寒moderate chills(布団を重ねてかぶると震えが収まる)
→「敗血症」の可能性は中等度 - 軽度悪寒mild chills (重ね着で震えが収まる)
→「敗血症」の可能性は軽度
網状皮斑:Mottling

mottling(網状皮斑)は敗血症や重症患者にみられ 膝や肘から始まり時に耳や指にも広がります。
Mottling score predicts survival in septic shock
Mottlingに関する論文として
6時間以上持続するMottlingは予後不良因子
Mottlingスコア, CRTが高いほど死亡リスクも高い
と、皮膚(膝〜大腿)・爪を見るだけでも多くのアセスメントをすることができます。
ぜひVital Signとご一緒にどうですか?
本日の参考図書
語呂合わせのバリューセット”高齢患者管理のミカタ” 〜NPでの学びを看護に繋げる〜
入院患者の〇〇シリーズ。
前回は高齢者のせん妄についてまとめましたが、主疾患の疾患管理をしながら、それらリスク管理をしながら、高齢者診療で考えなければいけないことは多岐にわたります。
そんな中、前回のまとめでも出てきた”語呂合わせ”
この語呂合わせを用い、入院時の評価や定期的なショートサマリー記載時などに振り返ることで、より多角的に患者を捉え、疾患だけにとらわれない必要な介入が提供できるかと思います。
今回は総合診療科NPが臨床で学び、日頃用いている”高齢患者管理に使える語呂合わせ”についてまとめたいと思います。

老年医療の5Ms

高齢者診療を学ぼうとすると、必ずと言っていいほど出てくるのが””高齢医療の 5Ms”です。
多くの慢性疾患を抱え、身体的にも精神的にも障害を持つ高齢者を診療するためには、何かに囚われるではなく、全体を俯瞰し、ケアにあたる必要があります。
The GERIATRIC 5Ms – the 5 simple words every geriatrician needs to know (the new mantra)britishgeriatricssociety.wordpress.com
・Mind/Mental:認知機能は保たれているか?せん妄・抑うつになっていないか?など
・Mobility(機能障害、歩行障害、転倒):活動性は保たれているか?維持・向上できるか?
・Medication(ポリファーマシー、薬剤有害事象):ポリファーマシー、有害事象は?処方の適正化はなされているか?
・Multi complex(複雑症例、多併存疾患):身体的、社会的に複雑な症例ではないか?多疾患併存、SDHなど
・Matteers most(ゴールの設定、ACP):やっていることに意味はあるのか?患者家族のためになっているか?患者家族の意向とそれに沿った医療目標は?
DEEP-IN

5Msで評価した後、具体的なアクションプランにするために用いるのがDEEP-IN
これで迅速評価を行うことで、ざっくりとした問題点が抽出され、ファーストステップを踏み出すことが可能になります。
Key Word
D:認知症(HDS-R,MMSE)、抑うつ(PHQ-2、PHQ-9)、薬剤(抗コリン薬、降圧薬、糖尿病薬、新規薬剤、飲み忘れ、中止薬等)
せん妄
EE :眼鏡(老眼鏡含む)は持参しているか、矯正されているか、日常生活に支障はないか
補聴器(電池含む)、耳垢、
P :歩行補助具(杖、歩行器、車椅子)、過去一年の転倒歴。起立時•歩行時のふらつきの自覚。
I :リハビリパンツの着用 失禁エピソード
N :体重の変化 食事量の変化、衣類のフィット感、ベルト穴も有効
DEATH /SHAFT

ADL(日常生活動作):普段の生活の中で行っている行為や行動
IADL(手段的日常生活動作):ADLを元にした社会生活上の複雑な動作
この日常生活動作と、社会生活動作の確認を行います。
D:Dressing 着替えが1人でできるか
E:Eating 食事摂取は1人で可能か 介助は必要か 食事形態は?
A:Ambulating 歩行は可能か?屋外は?自助具の必要性
T:Toileting トイレは自立しているか?失禁の有無
H:Hygiene 入浴はどうしているか?歯磨き、義歯の管理
S:Shopping 買い物で困ることはないか
H:Housekeeping 掃除は1人でできているか
A:Accounting 金銭管理で困ることはないかj
F:Food preparation 食事の準備は1人でできるか
T:Transport 公共の交通機関を利用できているか
BATTED

同じADLの評価ですが、DEATH /SHAFTが入院時スクリーニングとすれば、BATTEDは入院中の定期的な確認事項として活用しています。
入院時と比較して、それぞれの項目がどのように変化しているか?介入の余地がないかなど評価します。
OLD MEDiCINE

DEATH /SHAFT同様入院中のスクリーニングを定期的に行います。
緊急入院や疾患の状況によって、視野が狭くなり、漫然と続いている点滴やモニタリング、絶食指示の継続など少なくありません。またせん妄につながる拘束や視覚聴覚・排泄に対しても敵的に評価が行えるよう、意識的にOLD MEDiCINEの項目で評価を行います。
と簡単にまとめましたが、高齢者は特に俯瞰的に捉えることは重要であり、主疾患は改善したのに活動性は低下した、、、せん妄になった、、、ということも珍しくありません。
先人たちが提案してくださった”語呂合わせ”をうまく活用し、臨床でのケアにつなげて行けたら幸いです。
本日の参考書
入院高齢患者の”せん妄のミカタ” 〜NPでの学びを看護に繋げる〜
入院患者の〇〇シリーズ。
高齢化社会で避けては通れない”高齢者のせん妄”
今回は総合診療科NPが臨床で学んできた”入院高齢患者のせん妄のミカタ”についてまとめたいと思います。

高齢者とせん妄

なぜ高齢者にせん妄が多いのか?
私が伝えるより、論文が伝えてくれます。
加齢に伴い、色々なリスクが増え結果3人に1人の高齢者がせん妄を発症すると言われています。
意外と問題視されるのが、過活動性せん妄しか対応されないケースがあることです。
確かに低活動性せん妄は、短絡的に見ると業務の支障をきたすことが少ないですが、、、

過活動性せん妄も低活動性せん妄も同様に予後が悪いとされています。
入院中死亡率、退院後死亡率、再発率も含め、患者予後に大きく影響してきます。
あくまでも転倒予防のため、業務が円滑にいくための”せん妄対応”ではなく、患者予後に関与していることを認識することが大前提です!
せん妄のスクリーニング

せん妄のスクリーニングは色々と出されていますが、入院高齢者のせん妄については”CAM”と”DSM-5”がよく知られています。
簡単な記載を下記に示しますが、各々の施設で使いやすい評価指標を準備し、共通認識として持っておくことをお勧めします。
CAM:せん妄スクリーニング

DSM-5:せん妄スクリーニング

いつスクリーニングするかといえば、、、
ではありませんが、「ん?せん妄かな?」と少しでも疑った時、頭をよぎった時にスクリーニングを行います。
DELIRIUM:せん妄発見時の鑑別

せん妄ぽいからスクリーニング
だけでは終わりません。
もちろん早期発見が必要ですが、せん妄のようで他の疾患が関与してせん妄症状をきたしていることがあります。
中には致死的疾患もありますので、必ず鑑別疾患も網羅しておく必要があります。

せん妄への介入(予防)
せん妄を見たら薬を使う!寝かせる!
ではありません。
せん妄をきたしている要因に対し、アプローチをすることこそが一番重要になります。
介入内容をまとめたものの一つにHELP:せん妄予防6項目があります。
HELP:せん妄予防6項目


- 見当識・認知への介入:時計やカレンダーを置いたり、訪室のたびに現状を伝え理解を促したり、ご家族の面会を促す
- 睡眠への介入:眠剤の使用だけでなく、昼夜のリズムをつける、睡眠の邪魔になる不要なモニター類などは外す、環境を整えるなど
- 寝たきり予防への介入:早期離床、早期リハビリ、可能な限り自立した日常生活のサポートなど
- 視覚への配慮:メガネ(老眼鏡)、明るさ、配置など
- 聴覚への配慮:補聴器(電池確認)、極度の難聴の方へのコミュニケーションの工夫
- 脱水予防:飲水を促す(必要水分量・提供水分量の把握)
などなど、環境と経験値で色々な視点と介入手段が出てきそうです。
高齢者の評価で用いるDEEP-INを用いて原因をひょうかいs、除去に当たるのも一つの方法です。
DEEP-INで原因除去


HELP,DEEP-INどちらでもいいので使いやすい方法で評価し、原因除去に勤めることがケアの第一歩です。
また、これらの情報を共有し、多職種・ご家族も含めたチームで継続的に介入して行くのも重要なポイントです!
薬物療法については・・・
また別の機会に😄
本日の参考図書